狭心症、心筋梗塞とは?
冠動脈とは?
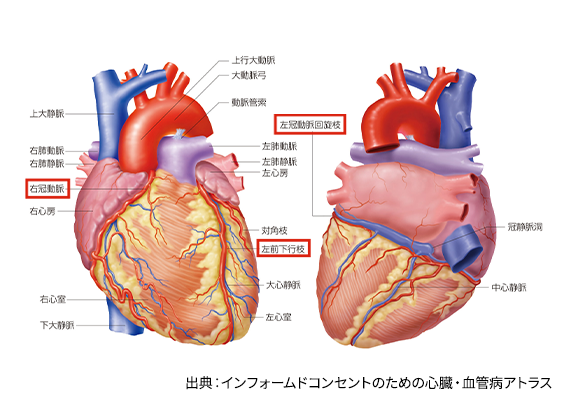
心臓は全身の血液を吸い上げそして全身に血液を送り出す「ポンプ」の働きをしています。この「ポンプ」は1分間に60-100回、1日約10万回の収縮と拡張を繰り返していて、人間が一生を終えるまで絶え間なく働いています。この「ポンプ」は筋肉からできていますが、その筋肉を動かす元となる血液を送っているのが、冠動脈です。
冠のように心臓を覆っているため冠動脈という名前が付けられており、左側に2本、右側に大きな冠動脈が1本あります。左側は2本とお伝えしましたが、左主幹部という大きな幹から左前下行枝(左冠動脈前下行枝)と左回旋枝(左冠動脈回旋枝)に分かれています。右側の冠動脈は右冠動脈と言います。
動脈硬化とは?
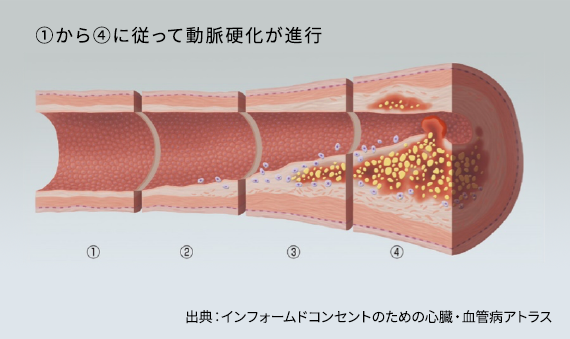
この冠動脈ですが、通常では血管に弾力がありプルプルしていて、内腔もツルツルして血流がスムーズに流れます。もちろん血栓という血のかたまりも付かないような仕組みになっています。しかし、加齢や他の要因によって動脈硬化が進むと、血管が硬くなって弾力がなくなり、さらに内腔にコレステロールを中心としたプラークがこびりつきます。他の要因には、喫煙、高血圧症、脂質異常症(高コレステロール血症)、糖尿病などがあります。
狭心症とは?
このプラークが大きくなることによって冠動脈を通る血流が悪くなります。しかし、ある程度血流が悪くなっても安静にしているときは心臓はそれほどたくさんの血流を必要としませんので、何も症状は出現しません。しかし、「階段を上る」、「早歩きをする」、「坂道を上る」、「重たいものをもって歩く」といった心臓がたくさん血流を必要とする行動の際に、冠動脈が狭くなっていると十分な血流を供給することができなくなります。その時に心臓が悲鳴あげて、狭心痛という「胸が重い感じがする」「胸がキューっとする」「肩がこる」といった症状が出ます。「歯が痛くなるような感じ」と言われる患者さんもまれにいます。これが、狭心症という病気です。これらの症状が出ても少し休憩をすると心臓が必要な血流は少なくなりますので、心臓への血流が足りることになり症状はなくなります。
心筋梗塞とは?

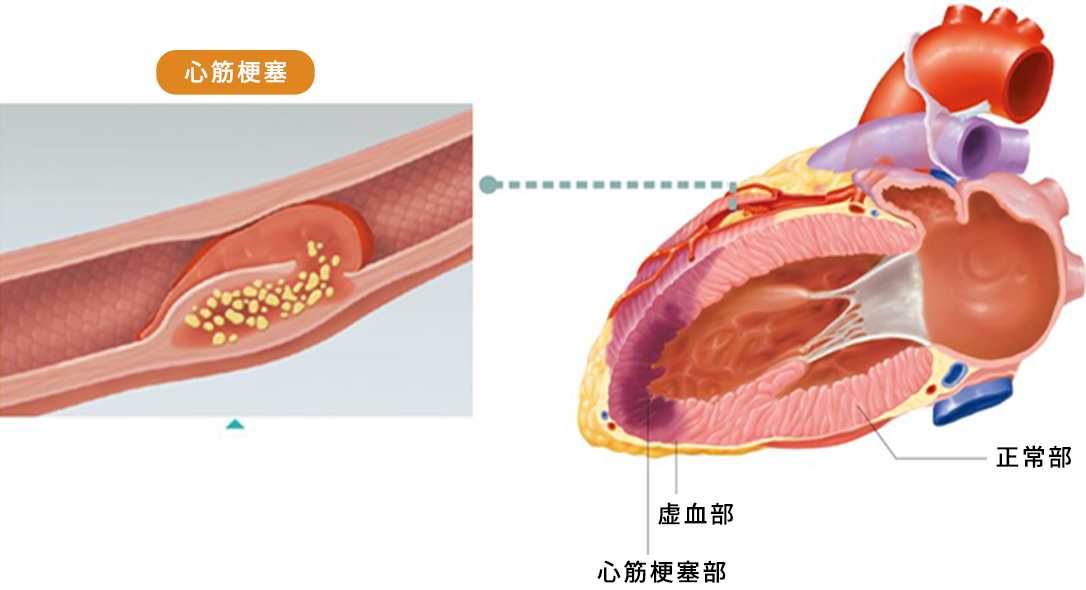
心筋梗塞と狭心症とは少し異なります。狭心症はプラークが徐々に大きくなって徐々に血流が減っていくのに対して、多くの心筋梗塞はプラークが突然破れることによってそこに血栓が集まってきて、突然血流が完全に途絶えるか、途絶える寸前の状態になります。心臓にとっては突然血流がなくなるわけですので、じっとしていても狭心症と同じ症状(「胸が重い感じがする」「胸がキューとする」など)が現れます。血流が足りない状態が続いていますので、すぐに病院で治療を受ける必要があります。
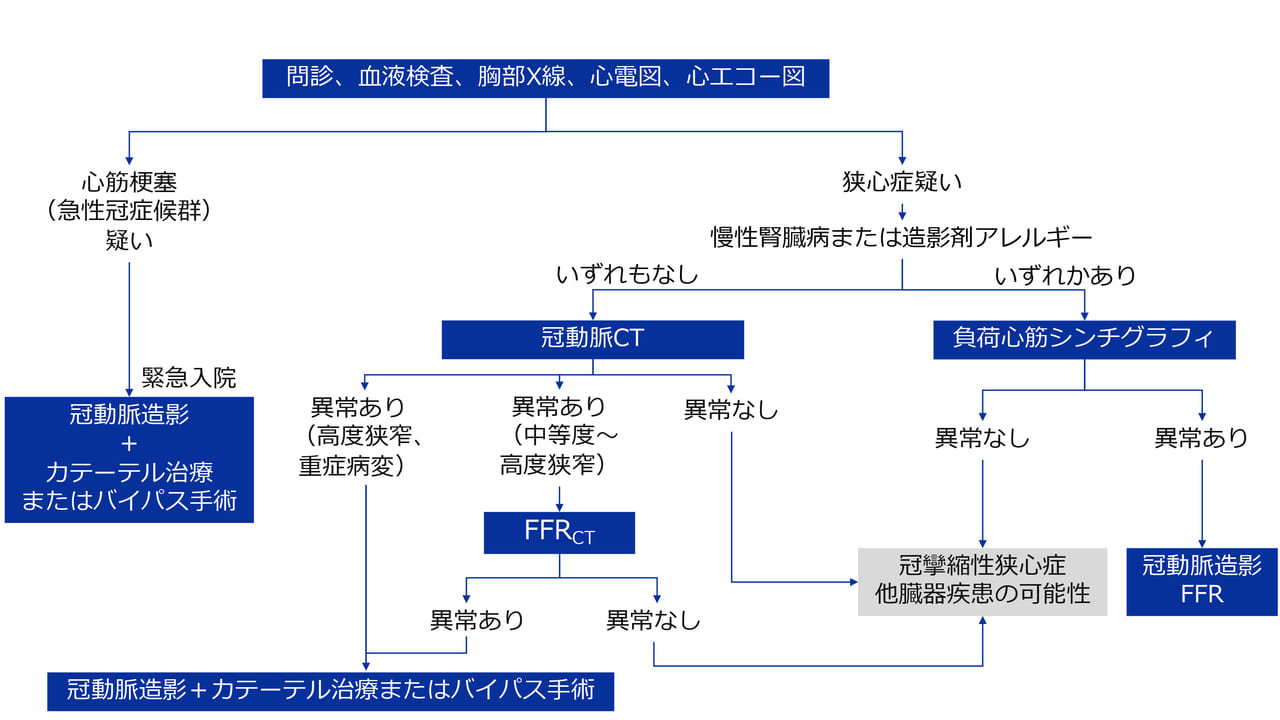
狭心症や心筋梗塞が疑われる患者さんに対しては、問診、血液検査、胸部レントゲン、心電図、心エコー図などのスクリーニング検査を行い、心筋梗塞(急性冠症候群)が疑われる場合には緊急入院していただき、即座に心臓カテーテル検査で冠動脈造影を行います。
狭心症が疑われる場合には糖尿病や高血圧症などの狭心症のリスク因子がある場合は冠動脈CTを、腎機能異常や造影剤アレルギーなどがある場合は負荷心筋シンチグラフィ検査を行います。
冠動脈CTで中等度から高度の狭窄を認めれば狭窄の重症度を判断するために『FFRct検査』を行い(後述)、治療が必要な狭窄と診断されれば、入院の上、カテーテル検査とカテーテル治療を同時に行います。
病状が重症の場合には、FFRct検査を省いてカテーテル検査を行うことや、治療法として冠動脈バイパス術が選択される可能性があります。負荷心筋シンチグラフィで異常があれば、入院の上、カテーテルを用いて冠動脈造影や冠血流予備量比(FFR、後述)の測定を行い、重症度、治療適応の評価を行う流れになります。
心筋梗塞が1分1秒急ぐ病態であるのに対して、狭心症は比較的安定した病態ですので、このような検査の流れの違いがあります。
カテーテル検査は、主に肘(上腕動脈)または手首(橈骨動脈)または鼠径部(総大腿動脈)の血管から行います。麻酔はカテーテルを入れる場所の局所麻酔ですので、意識はあります。診断のための冠動脈造影検査は約30分程度です。治療適応は判断する必要がある時は引き続きFFRの測定を行います。心筋梗塞などで治療を急ぐときは引き続きカテーテル治療を行います。
特に中等度狭窄と呼ばれる血管が半分程度狭くなっている場合や複数の狭窄がある場合は冠動脈CT検査の結果だけで判断することは難しく、カテーテル検査や他の検査で調べる必要がありました。
この非侵襲的な心臓検査は、冠動脈それぞれの狭くなった部分(狭窄)が冠動脈を流れる血流にどのように影響するかを患者様個別の冠動脈3Dモデルで解析結果を確認できます。
この詳細な情報は、これまでは侵襲的な心臓カテーテル検査でしか得られなかったものですが、FFRct解析の導入により、症状の安定した患者様に非侵襲的検査での診断が可能になりました。
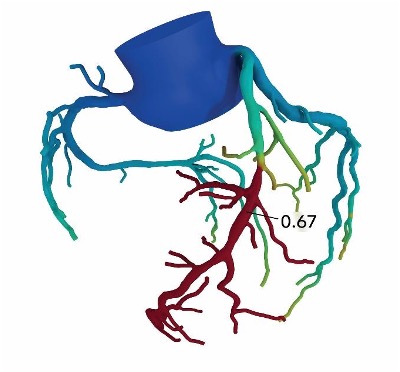
冠動脈の血流の状態が数値で表示され、その数値に応じて冠動脈が色分けされます。
特に血流が低下している部分は赤色で表示されます。
例えば上図症例の場合、狭窄直後の数値が「0.67」ですので、狭窄によって33%の血流が低下していることになります。一般的にはこの数値が「0.80以下」つまり20%以上の血流が低下している場合には、狭窄を広げること(血行再建)を検討する必要があります。血行再建が必要となれば、入院が必要となりますが、心臓カテーテル検査と治療を同じ入院期間内で行うことが可能です。もちろん病変の重症度によっては複数回の入院が必要となることもあります。
この画期的なFFRct解析を導入するには基準が設けられており、この基準を満たしている施設のみが導入することが可能で、当院は兵庫県で5番目の導入施設になります。
よくあるご質問
・非侵襲的検査(痛みを伴わない検査)であり、患者さんに優しい検査です。
・患者さんの同意書への署名が必要となります。
ただし、FFRを測定するには、血流を測定する特殊なワイヤーを冠動脈内に挿入し、血管を拡張させる薬を使用する必要があります。
従来のワイヤーを使った血流評価方法(FFR)に代わる評価方法として開発されたのが、定量的冠血流比(Quantitative flow ratio [QFR])という冠動脈の解析ソフトウェアで測定する方法です。
症例は81歳女性で、労作性狭心症にて当院で治療後の患者さんです。
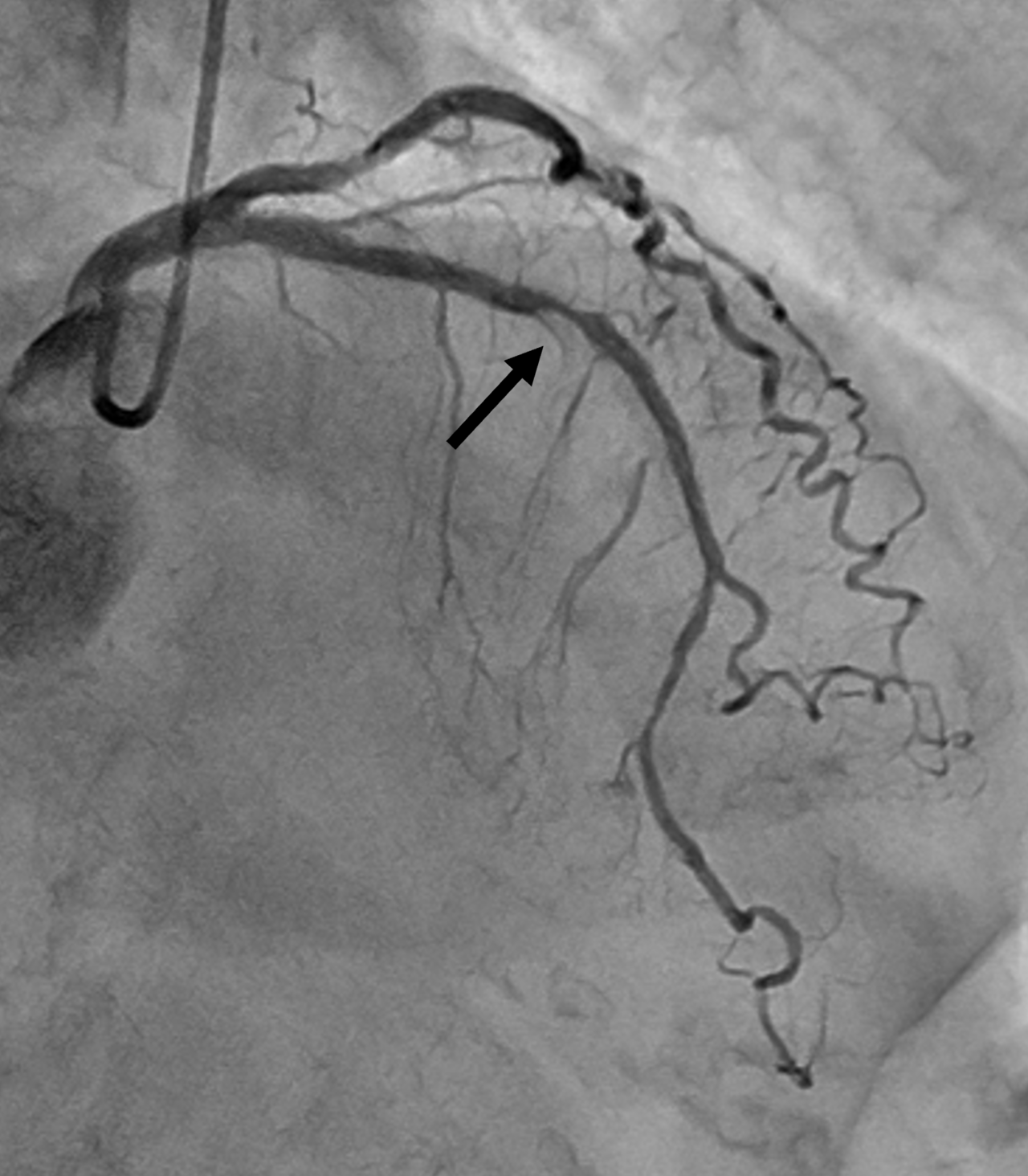
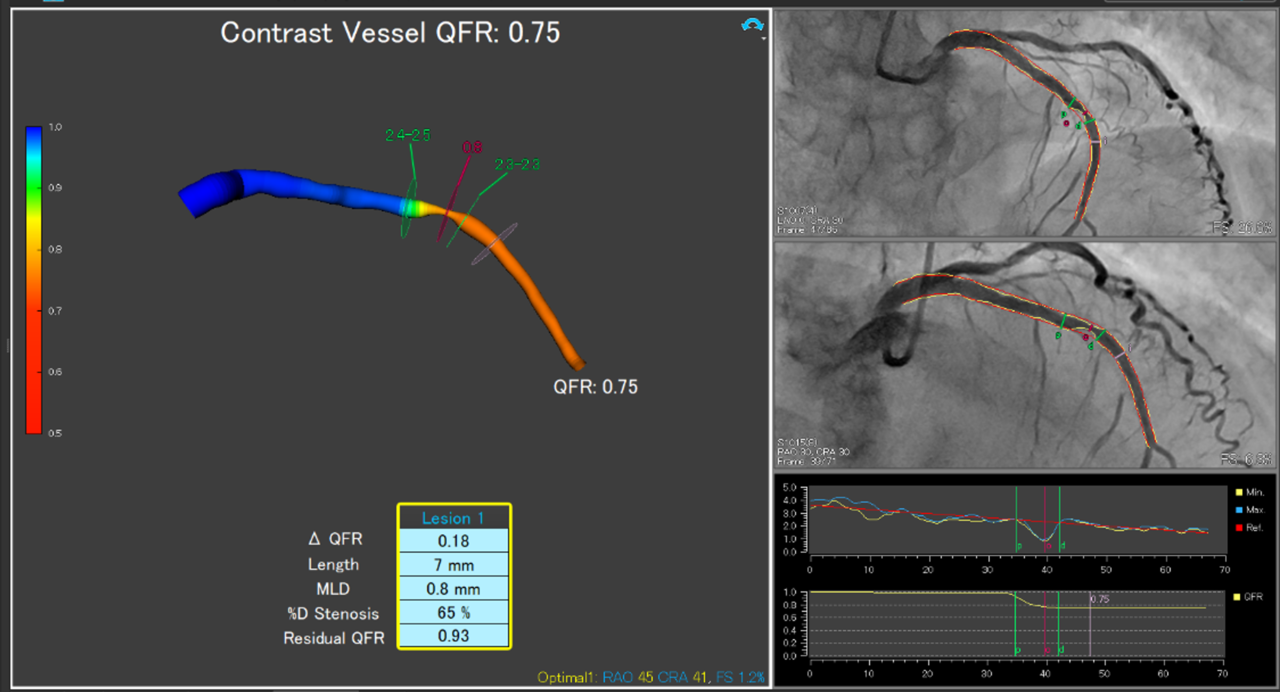
8年前に左前下行枝中間部に対して経皮的冠動脈形成術を施行されましたが、1か月前より労作時胸痛が認められていました。狭心症の再発を疑い冠動脈造影検査を施行しました。左前下行枝中間部(以前のステント留置部位)に中等度狭窄が認められました(図1黒矢印)。こちらを冠動脈の解析ソフトウェアにてQFRを測定したところ(図2)、0.75との値であり血行再建術の方針としました(FFRと同様に、0.80以下で血行再建術の適応と判断しております)。
参照文献
- Westra J, et al. Diagnostic performance of in-procedure angiography-derived quantitative flow reserve compared to pressure-derived fractional flow reserve: the FAVOR II Europe-Japan Study. J Am Heart Assoc. 2018;7:e009603.
- Xu B, et al. Diagnostic accuracy of angiography-based quantitative flow ratio measurements for online assessment of coronary stenosis. J Am Coll Cardiol. 2017;70:3077-3087.
- Xu B, et al. Angiographic quantitative flow ratio-guided coronary intervention (FAVOR III China): a multicentre, randomised, sham-controlled trial. Lancet. 2021;398:2149-59.
治療について
カテーテル治療とは?
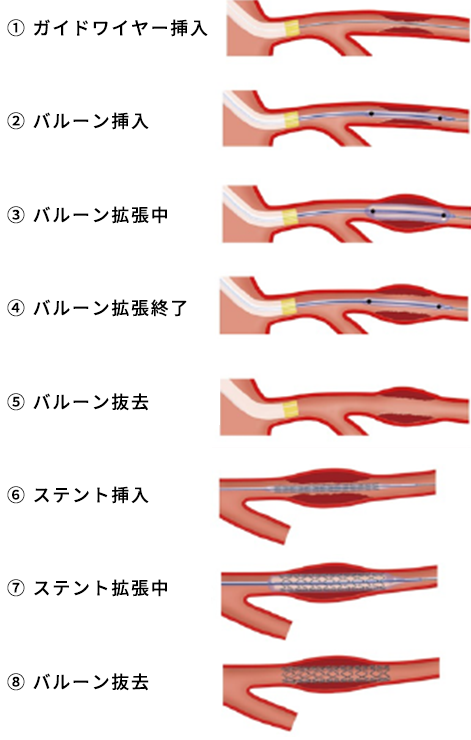
カテーテル治療は正式名称を「経皮的冠動脈形成術」、英語でPCI(ピーシーアイ)と言います。主に手首の橈骨動脈(とうこつどうみゃく)または鼠径部(そけいぶ)の総大腿動脈(そうだいたいどうみゃく)からカテーテルを入れます。カテーテルを入れる部位は患者さんや病変の状態によって総合的に判断をします。
ガイディングカテーテルという土台のカテーテルを冠動脈の根元に持っていきます。そこからガイドワイヤーという細いワイヤー(0.3556 mm径)を病変部に通過させます(①)。
それに沿って“モノレール”のようにバルーンカテーテルを持っていきます(②)。
バルーンを膨らませて病変部を物理的に広げます(③)。
バルーンは回収して(④⑤)
その後にステントという金属の筒を入れます(⑦-⑨)。
現在ではほぼ100%薬剤溶出性ステントという薬を塗ったステントを使用します。ステントは一生冠動脈の中に残ったままです。血管がしっかりと広がって血流がよくなったことを確認して術終了とします。通常の病変であれば術時間は約1時間です。
カテーテル治療後に注意することは?
治療がうまくいってもそれですべてが終わりというわけでありません。いくつか注意するべきことを提示させていただきます。
ステント血栓症について
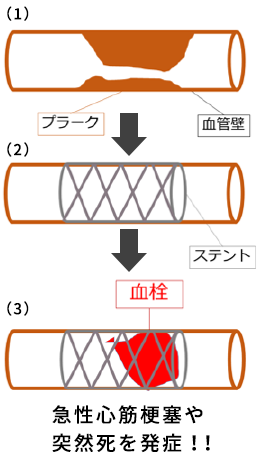
冠動脈の狭窄に対してステントが留置されますが、人間にとってはこのステントは金属の「異物」です。ですので、生体反応としてその異物に対して大きな血栓(血のかたまり)がついてしまうと血流を落としてしまうことになります。これが「ステント血栓症」という大きな合併症です。最近の薬剤溶出性ステントは性能がよくなり、このステント血栓症の頻度は3年で1%程度とかなり減っていますが1、それでもひとたび起こすと心筋梗塞や突然死を起こす可能性のある重篤な病気です。
参考文献
- Tada T, Byrne RA, Simunovic I, et al. Risk of stent thrombosis among bare-metal stents, first-generation drug-eluting stents, and second-generation drug-eluting stents: results from a registry of 18,334 patients. J Am Coll Cardiol Intv. 2013;6:1267-1274
抗血小板薬について
このステント血栓症を予防するために抗血小板薬という血をサラサラにするお薬が2種類、一定期間必要です。内容としては、アスピリン(商品名:バイアスピリンなど)に加えて、プラスグレル(商品名:エフィエント)またはクロピドグレル(商品名:プラビックスなど)がよく使用されています。一定期間とお伝えしましたが、この期間は以前は最低1年間でしたが、薬剤溶出性ステントの進歩によってその期間はどんどん短くてなっています。患者さんの状態や、治療内容、また他の内服薬の内容などによって期間は1か月から12か月程度で決定されます。またこれより短い場合や逆に1年以上必要となる場合もありますので、詳しくは主治医とご相談ください。また2剤の抗血小板薬を服用している間は、出血がしやすい状態になっていますので、転倒など出血を起こすことをしないように十分に気を付けてください。
再狭窄について
一度入れたステントを取り出すことはできず一生ものとなりますが、ステントの中にまた新しいプラークが起こることによって血管が細くなることがあります。これが再狭窄という現象です。金属のステントだけですと高率にこの再狭窄が起こっていましたが、薬剤溶出性ステントの登場によってこの薬剤が再狭窄を抑制することによりその頻度は1年間で10%未満にまで改善しました。しかし、依然として生じうる病気ですので、治療後に一定期間が経過した後に、治療前と同じような症状がおこる場合にはこの再狭窄を疑って詳しい検査が必要となります。そして何よりも再狭窄を防ぐためにできることはしっかりと行う必要があります。禁煙は必須事項です。糖尿病や高血圧症、脂質異常症といった冠危険因子をしっかりと調整することが重要です。どうしてもお薬が増えてしまいがちですが、これらの冠危険因子を調整するためのお薬は重要です。さらに適度な運動やバランスのとれた食事を行うことも大事です。
心筋梗塞後の再発予防のために
世界中で心筋梗塞は主要な死因の一つとされており、日本でも年間数万人が心筋梗塞による死亡と関連しています。近年の自動体外式除細動器(AED)やカテーテル治療の進歩により急性期の死亡率は徐々に減少してきていますが、心筋梗塞を一度経験すると、冠動脈疾患の再発のリスクが高まります。再発は初回の発症よりも重篤化する可能性があり、適切な予防策と継続的な管理が非常に重要です。特に次のような生活習慣病や生活要因がリスクを高めることが知られています:
- 高血圧症や糖尿病
- 喫煙
- 高コレステロール値
- 運動不足やストレスの蓄積
中でも悪玉コレステロールで知られるLDLコレステロール値を低下させることが非常に重要です。
脂質管理による再発予防
心筋梗塞の原因の一つは、冠動脈に動脈硬化が起こり血管が“詰まる”ことです。この動脈硬化の主因となるのがLDLコレステロールです。LDLコレステロールが血管壁に蓄積してプラーク(粥腫)を形成し、これが破裂すると心筋梗塞を引き起こします。
再発予防のためには、LDLコレステロール値を70mg/dL以下(日本の基準)に管理することが推奨されています1。また、欧州ではより厳しい55mg/dL以下が目標とされています。LDLコレステロールを70mg/dl以下にすることで再発予防だけでなく、プラークの縮小効果も報告されており2、早期から厳格に脂質管理を行うことが重要です。
当院での心筋梗塞後の2次予防への取り組み
上記の理由から当院では心筋梗塞後の再発予防のために院内プロトコールを導入し, 患者さんに合わせて心筋梗塞後早期から複数の脂質低下薬を内服頂くプロトコールを導入しています。
- 早期からの脂質管理
心筋梗塞後すぐに脂質低下薬を使用し、LDLコレステロール値の低下を目指します。 - 複数の薬剤を組み合わせた治療
・スタチン製剤
・エゼチミブ(小腸コレステロールトランスポーター阻害剤)
・イコサペント酸エチル製剤(魚油由来)
これにより、約7割の患者さんで目標値の70mg/dL以下を達成しています。
今後の課題
現状、約3割の患者さんではLDLコレステロール値が70mg/dLを超えています。また、欧州の目標値である55mg/dL以下の達成率はさらに低いのが実情です。
そのため、当院では必要に応じてPCSK9阻害薬(注射製剤)をご提案しています。この薬剤は、LDLコレステロール値を大幅に低下させ、9割近くの患者さんが目標値を達成したとの報告があります3,4。費用が高額ですが、高額療養費制度を活用できるため、詳しくは当院までご相談ください。
健康な未来のために
心筋梗塞後の再発を防ぐためには、適切な治療と生活習慣の見直しが重要です。当院は患者さん一人ひとりに寄り添い、最適な治療を提供いたします。お悩みの方や詳しい説明をご希望の方は、どうぞお気軽にお問い合わせください。
参照文献
- Reiner Z, et al. Eur Heart J.2011;32:1769-818.
- Tsujita K, et al. J Am Coll Cardiol. 2015;66:495-507.
- Yamashita S, et al. J Atheroscler Thromb. 2024;31:876-903.
- Hirayama A, et al. Circ J. 2014;78:1073-82.
Topics
TOPICS 1本当に治療が必要な患者さんへのカテーテル治療
はじめに
このように薬剤溶出性ステント留置はそれ自体が一定のリスクをもたらすことが明らかになり、必要のないステント留置は避けなければなりません。そこで近年冠動脈の生理機能的評価が特に重要視されています。この虚血診断には当院では心筋血流スペクト検査と血管内圧測定用センサー付ガイドワイヤー(プレッシャーワイヤー)を用いた冠血流予備量比(FFR)測定を行っています。今回はこの中でFFR測定の重要性についてご説明させていただきます。
冠血流予備量比(FFR)測定
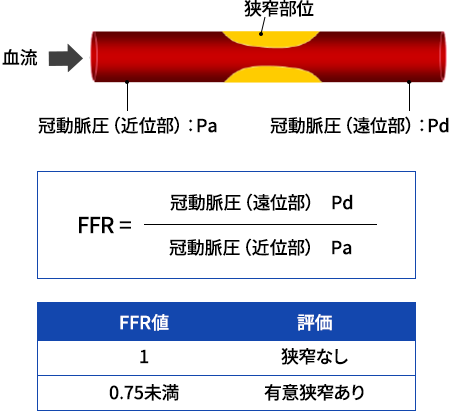
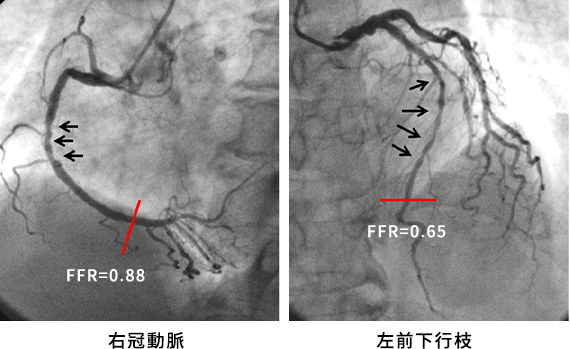
FFRはプレッシャーワイヤーを冠動脈内に挿入して測定されます。冠動脈の狭窄遠位部圧と狭窄近位部圧の比がFFRです。ですので狭窄がなければFFR = 1となります。非侵襲的検査との対比により、FFRが0.75未満であると虚血ありと診断されます1。近年では診断のための冠動脈造影時にFFRを測定することができます (図1)。
2009年に発表されたFAME試験では、FFRを測定しFFRが0.80以下であればカテーテル治療(PCI)を施行する群と造影上狭窄があればPCIを施行する群で主要心事故の発生率を比較しており、造影上狭窄があればPCIを施行する群が有意に心事故発生率が高値であるとの結果が報告されています2。これはこの群の中に狭窄が有意でないにも関わらず「無駄な」治療がされた症例が含まれていることが原因と考えられます。またFFRが0.80以下であればPCIを施行する群の方が使用ステント数が有意に少なく、医療コストも有意に低価格であったと報告されています3。ですので、造影のみで判断するのではなくFFRの値に基づいた治療が主要心事故を減らすことができ、さらに医療コストの面でも有用であると考えられます。
2019年の当院でのFFR測定施行症例の内訳
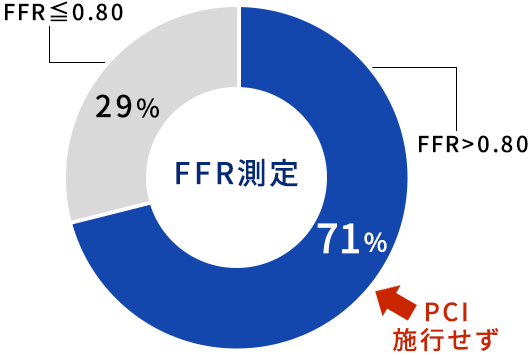
2019年は当院では177症例に対してFFRの測定を行いました(図2)。そのうち125例(71%)の症例でFFRが0.80より大きい値でした。つまりこれらの症例は現時点ではカテーテル治療を行う必要はありませんので、ステント治療などは行いませんでした。無駄な治療を行わずに経過をみています。
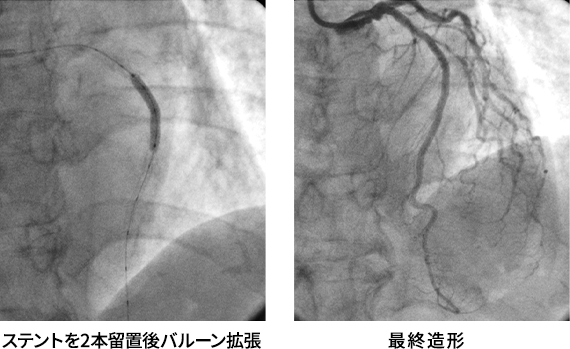
虚血診断に基づく治療(症例提示)
最後に
参考文献
- Pijls NH, De Bruyne B, Peels K, Van Der Voort PH, Bonnier HJ, Bartunek J Koolen JJ, Koolen JJ. Measurement of fractional flow reserve to assess the functional severity of coronary-artery stenoses. N Engl J Med. 1996;334:1703-8.
- Tonino PA, De Bruyne B, Pijls NH, Siebert U, Ikeno F, van’ t Veer M, Klauss V, Manoharan G, Engstrøm T, Oldroyd KG, Ver Lee PN, MacCarthy PA, Fearon WF; FAME Study Investigators. Fractional flow reserve versus angiography for guiding percutaneous coronary intervention. N Engl J Med. 2009;360:213-24.
- Tonino PA, Fearon WF, De Bruyne B, Oldroyd KG, Leesar MA, Ver Lee PN, Maccarthy PA, Van’t Veer M, Pijls NH. Angiographic versus functional severity of coronary artery stenoses in the FAME study fractional flow reserve versus angiography in multivessel evaluation. J Am Coll Cardiol. 2010;55:2816-21.
TOPICS 2冠動脈疾患に対するカテーテル治療~患者さんに応じたアプローチ方法の選択~
はじめに
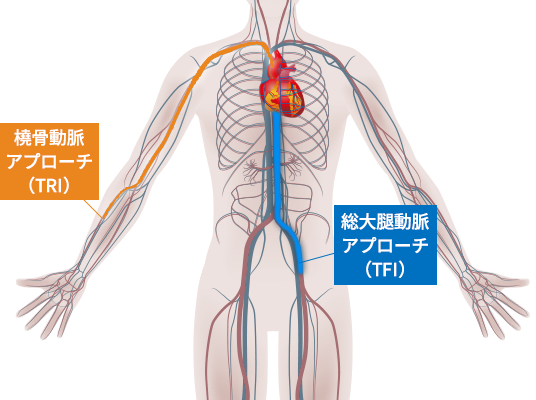
総大腿動脈アプローチと橈骨動脈アプローチ
大規模臨床試験での報告
当院での方針
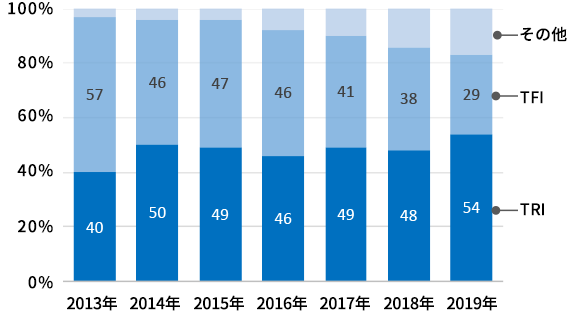
上記大規模試験の結果も踏まえることは重要ですが、治療を合併症なく安全に終えることとより再狭窄を起こしにくい丁寧な治療を行うことが最も大切と考えます。ですので、橈骨動脈アプローチ施行可能な症例は橈骨動脈アプローチで行い、緊急症例や複雑病変で太いカテーテルが必要と考えられる症例には総大腿動脈アプローチを行っています。また慢性腎不全や維持血液透析の患者さんで橈骨動脈閉塞を避ける必要がある症例に対しても総大腿動脈アプローチを行っています。当院での最近のPCIにおける橈骨動脈アプローチと総大腿動脈アプローチの施行割合は図2のようになります。
橈骨動脈アプローチの場合基本的には術後はTRバンドという止血器具を用いて止血を行います。TRバンドは圧迫用のバルーンに空気を注入することにより圧迫止血を行うことのできる止血器具です。術後数時間毎に空気を抜き、術翌朝には完全に抜去します。出血がなければその術翌日に退院ができますので、予定された安定狭心症での入院の患者さんは2泊3日の入院期間となります(急性心筋梗塞の患者さんの場合は異なります)。
それに対して総大腿動脈アプローチの術後は総大腿動脈の血管に問題がなければアンギオシールやエクソシールなどの止血器具を用いて止血を行います。術後は4時間の絶対安静が必要です。それ以降は歩行可能となりますが、術後の出血のリスクを考慮し、術翌々日の退院となります。つまり入院期間は3泊4日となります(こちらも急性心筋梗塞の患者さんの場合は異なります)。
当院で施行しました橈骨動脈アプローチと総大腿動脈アプローチのPCIを一例ずつ図3・4にお示しします。
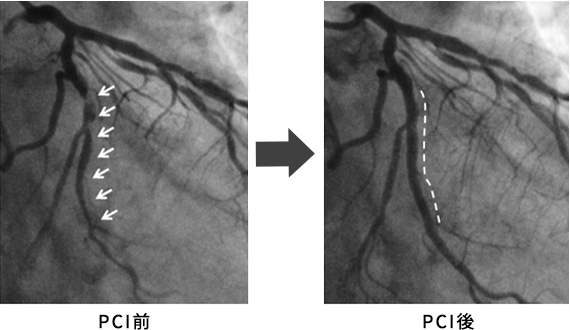
左回旋枝中間部の高度狭窄病変(白矢印)。病変長は長いが、比較的治療にシンプルに施行可能と考えられ橈骨動脈アプローチで施行。ステント留置(白点線)にて良好な開大を得ることができた。入院期間は2泊3日であった。
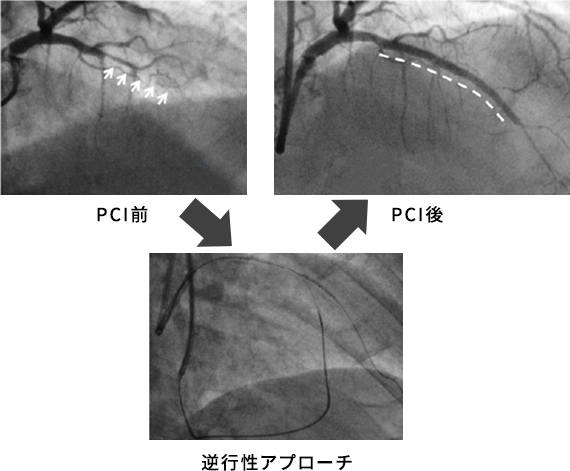
左前下行枝中間部からの慢性完全閉塞病変(白矢印)。右冠動脈からの側副血行路を介したPCIが必要となる可能性など治療の難易度は高いことが予想されたため総大腿動脈アプローチにてPCIを施行。左前下行枝から順行性にワイヤーを通すことができず、右冠動脈を介した逆行性アプローチにてをワイヤーを通すことができた。その後ステント留置(白点線)にて良好な開大を得ることができた。入院期間は3泊4日であった。
最後に
参考文献
- Jolly SS, et al. Radial versus femoral access for coronary angiography and intervention in patients with acute coronary syndromes (RIVAL): a randomised, parallel group, multicentre trial. Lancet. 2011 ;377:1409-20.
- Mehta SR, et al. Effects of radial versus femoral artery access in patients with acute coronary syndromes with or without ST-segment elevation. J Am Coll Cardiol. 2012;60:2490-9.
- Romagnoli E, et al. Radial versus femoral randomized investigation in ST-segment elevation acute coronary syndrome: the RIFLE-STEACS (Radial Versus Femoral Randomized Investigation in ST-Elevation Acute Coronary Syndrome) study.J Am Coll Cardiol. 2012;60:2481-9.
TOPICS 3高度石灰化病変に対するRotational AtherectomyやOrbital Atherectomyによるカテーテル治療
はじめに
カテーテル治療の大敵である「高度石灰化」
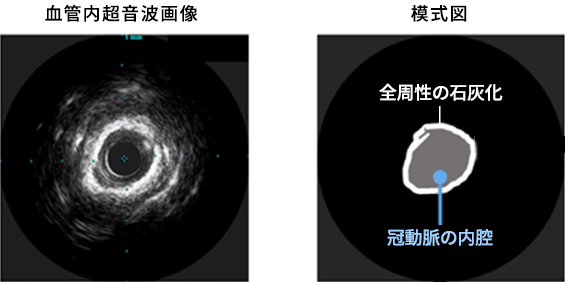
冠動脈の狭窄に対するカテーテル治療を行う上で最も重要なことの一つが、ステント(冠動脈の中に留置する金網)をしっかりと拡張することです。十分な拡張が得られないと、ステント血栓症という致死的な合併症やステント留置部位が再度狭くなる再狭窄のリスクが高くなります。通常の病変であればバルーン(風船)で拡張することによって、ステントを十分に拡張することができますが、動脈硬化が進み石灰化が強くなった病変では、バルーンだけでは十分な拡張を得ることができません。カテーテル治療時に使用する血管内超音波の機械では、石灰化の部分は白く検出されますが、全周性の高度石灰化病変は図1のように見ることができます。このような病変に対しては、単にバルーン拡張とステント留置を行うだけでは十分な拡張が得られないことがあります。
高度石灰化病変に対するロータブレーターによるカテーテル治療
2019年にロータブレーターによるカテーテル治療の症例数が減少しているのは、後述のダイアモンドバックによるカテーテル治療の症例数が増えているからだと考えられます。
高度石灰病変に対するダイアモンドバックによるカテーテル治療

最近本邦にて使用可能となった高度石灰化病変に対する治療法として、ダイアモンドバックという機械を用いた高速回転式経皮的冠動脈形成術があります(図4)。ダイアモンドバックは先端から6.5mmのところにクラウンと呼ばれるダイヤモンドで構成された部分があり、この部分が1分間に8万回または12万回の回転行い、石灰化病変を削ることができます。ローターブレーターとの違いとして、血管径2.5 mmから4.0 mmを1サイズのみで且つ6Frの小径のカテーテルで治療ができる特徴があります。病変に応じてロータブレーターとの使い分けをしています。
当院での症例
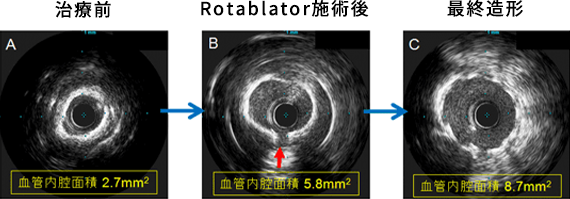
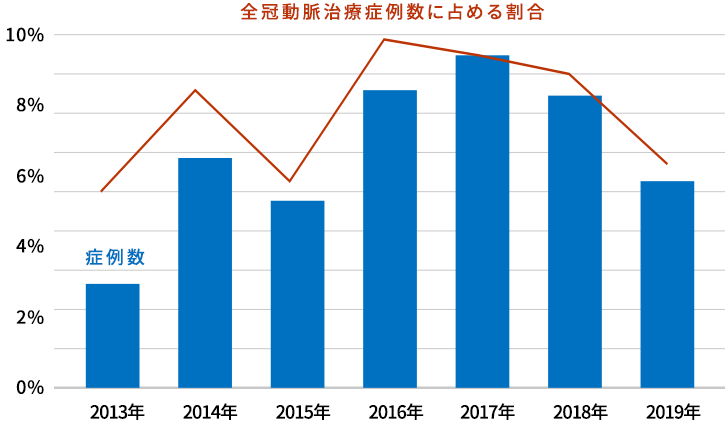
図5に当院での症例をお示しします。労作性狭心症の患者さんですが、図5Aのような高度石灰化と伴う病変でした。バルーンだけでは十分な拡張を得ることができませんでしたが、ロータブレーターにて切削をしてからバルーン拡張を行うことにより、図5Bのように石灰化部位に亀裂を入れることができました(赤色の矢印)。その後にステント留置を行い良好な開大を得ることができました(図5C)。血管内超音波で血管の大きさを評価することできますが、もともと2.7mm2しかなかった血管が8.7mm2まで広げることができました。この患者さんは総大腿動脈からのカテーテル治療を行いましたが、3泊4日で退院されました。
最後に
TOPICS 4冠動脈高度石灰化病変への新たな治療法:血管内破砕術(intravascular lithotripsy: IVL)
腎臓や尿管結石の治療で使われる体外衝撃波結石破砕術(ESWL)というのをご存じでしょうか?その名の通り体外から衝撃波を与えることで結石を破砕して小さくする治療です。同じ方法を冠動脈の石灰化に応用したのが、今回ご紹介する血管内破砕術(IVL)です。
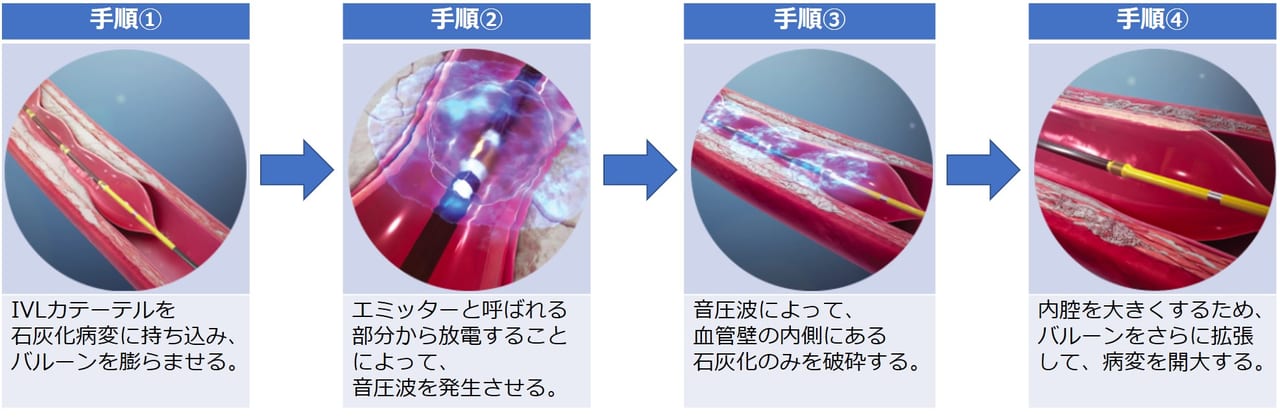
- 通常のカテーテル治療と同じようにバルーンを病変部に持ち込むのみで治療をできますので、治療手技は複雑なものではありません。
- 前述のRotational atherectomyやOrbital atherectomyなどの石灰化を「削る」治療ではありませんので、削ったものを先に飛ばすこともないと考えられています。
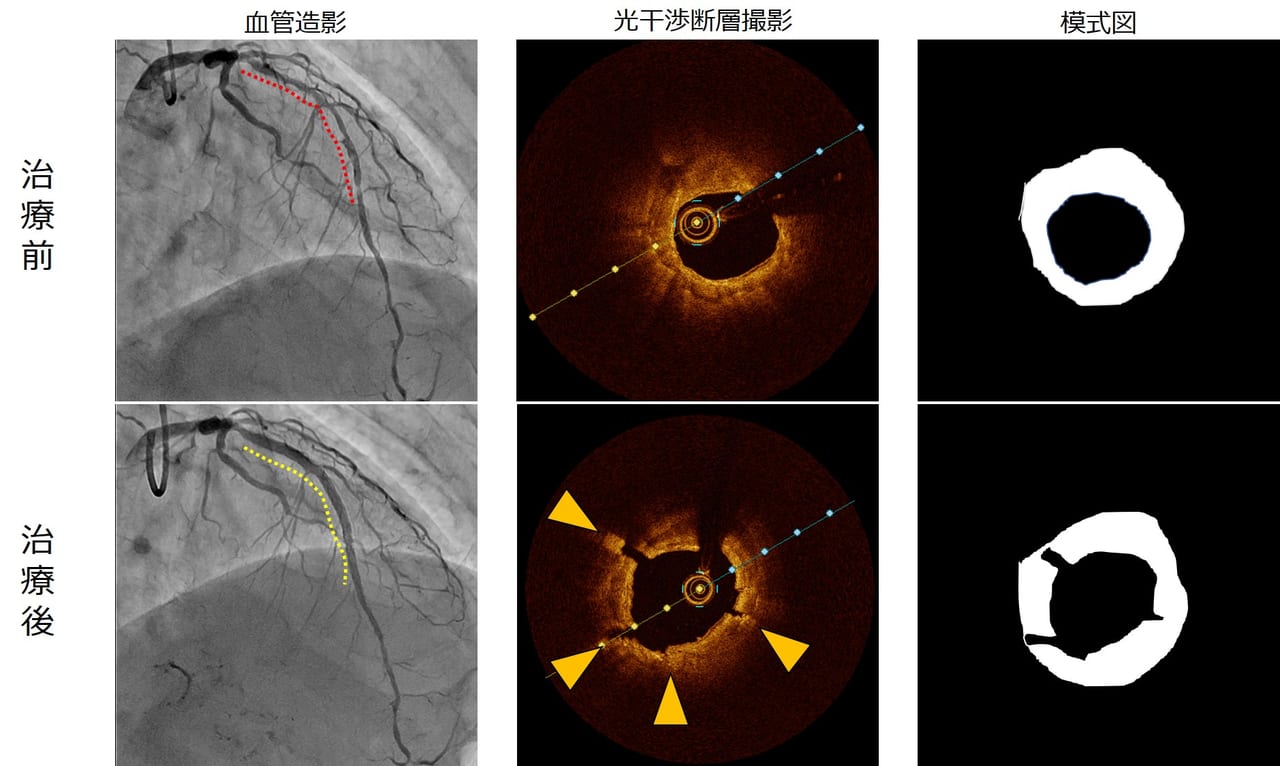
TOPICS 5虚血性心疾患に対する薬剤溶出性バルーン(DCB)による治療について
DCBは、バルーン表面に再狭窄を抑えるための薬剤がコーティングされた特殊なバルーンです。以前は、ステント内再狭窄病変(以前に留置したステント内が動脈硬化で再狭窄した病変)と血管径が3.0mm未満の小血管の病変のみに使用できましたが、2023年以降に血管径が3.0mm以上の新規冠動脈病変でも症例によっては使用可能となりました。
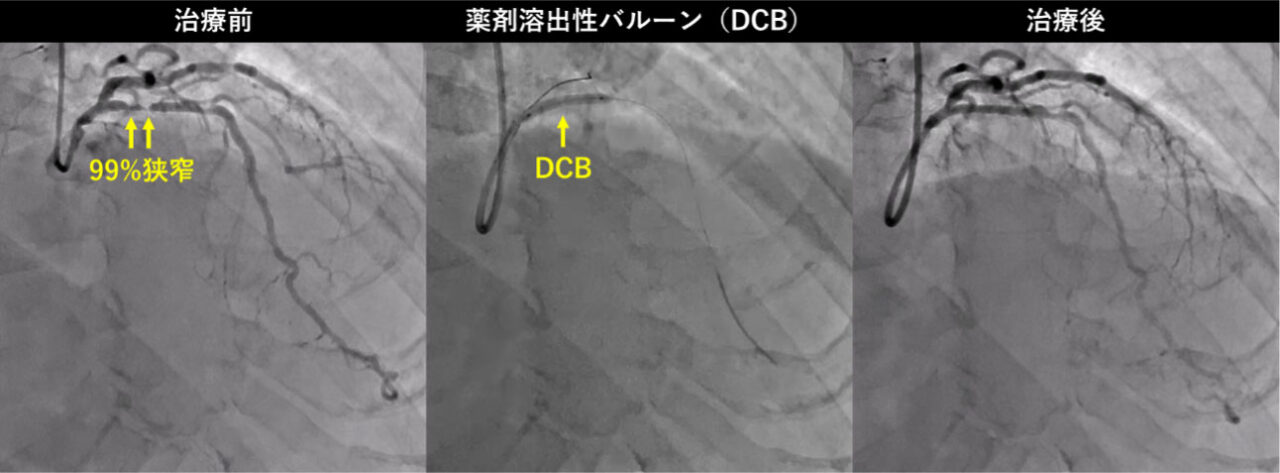
DCBによる治療によるメリット
- 血管内にステント(金属などの異物)を残さない。
- ステント血栓症(ステント内に突然血栓ができ急性心筋梗塞や突然死を来す疾患)のリスクがない。
- 抗血小板薬(血をサラサラにする薬)の服用期間を短縮できる可能性がある。
DCBが適している症例
- 出血リスクが高い患者さん
- 長期の抗血小板療法が困難と考えられる患者さん
- 薬剤溶出性ステントの成績が十分に確立されていない病変


