大腸がんについて-検診、外科治療から術後まで-
大腸がん検診と受診率、大腸がんの進行度と進行度別再発率、体に優しい大腸がん手術(内肛門括約筋切除術(ISR)、単孔式手術、ロボット手術)、就労支援などについてご説明しています。
(「第35回関西ろうさい病院市民公開講座」令和3年3月8日ケーブルテレビで放送した内容になります。)
大腸がんの基礎知識
1. 大腸がんとは
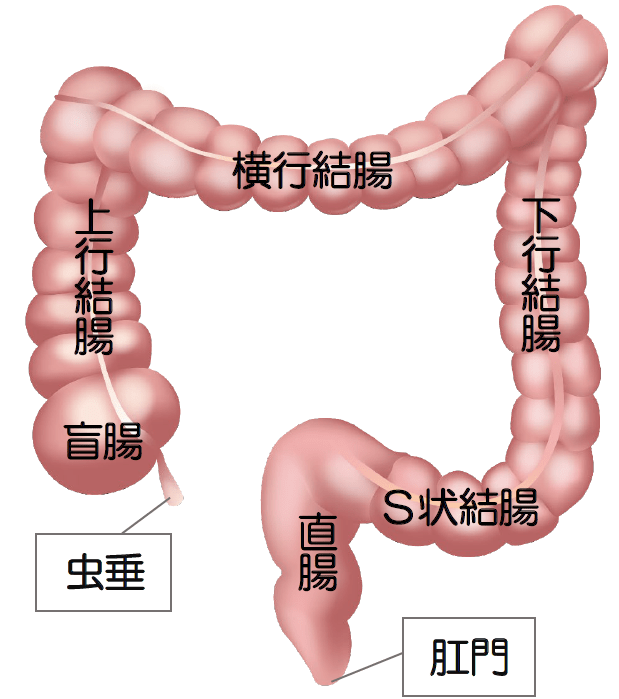
大腸は、結腸(虫垂、盲腸、上行結腸、横行結腸、下行結腸、S状結腸)、直腸(直腸S状部、上部直腸、下部直腸)、肛門管、肛門と続く約2mの管です。
小腸で栄養分の吸収が行われ、残りの消化物は大腸に送り込まれます。大腸は、小腸で吸収されなかった水分を吸収し、不要なものを固形状の便として肛門から排泄します。
粘膜の細胞(粘液を作る細胞)が悪性化してがんになります。粘膜のあるところではどこからでもがんができますが、日本人ではS状結腸と直腸が大腸がんのできやすい部位です。しかし、近年食生活の欧米化の影響からか右側の結腸がんも増えてきています。
年齢別にみると大腸がん(結腸・直腸・肛門がん)にかかる人の割合は、50歳代ごろから増加しはじめ、高齢になるほど高くなります。
大腸の区分
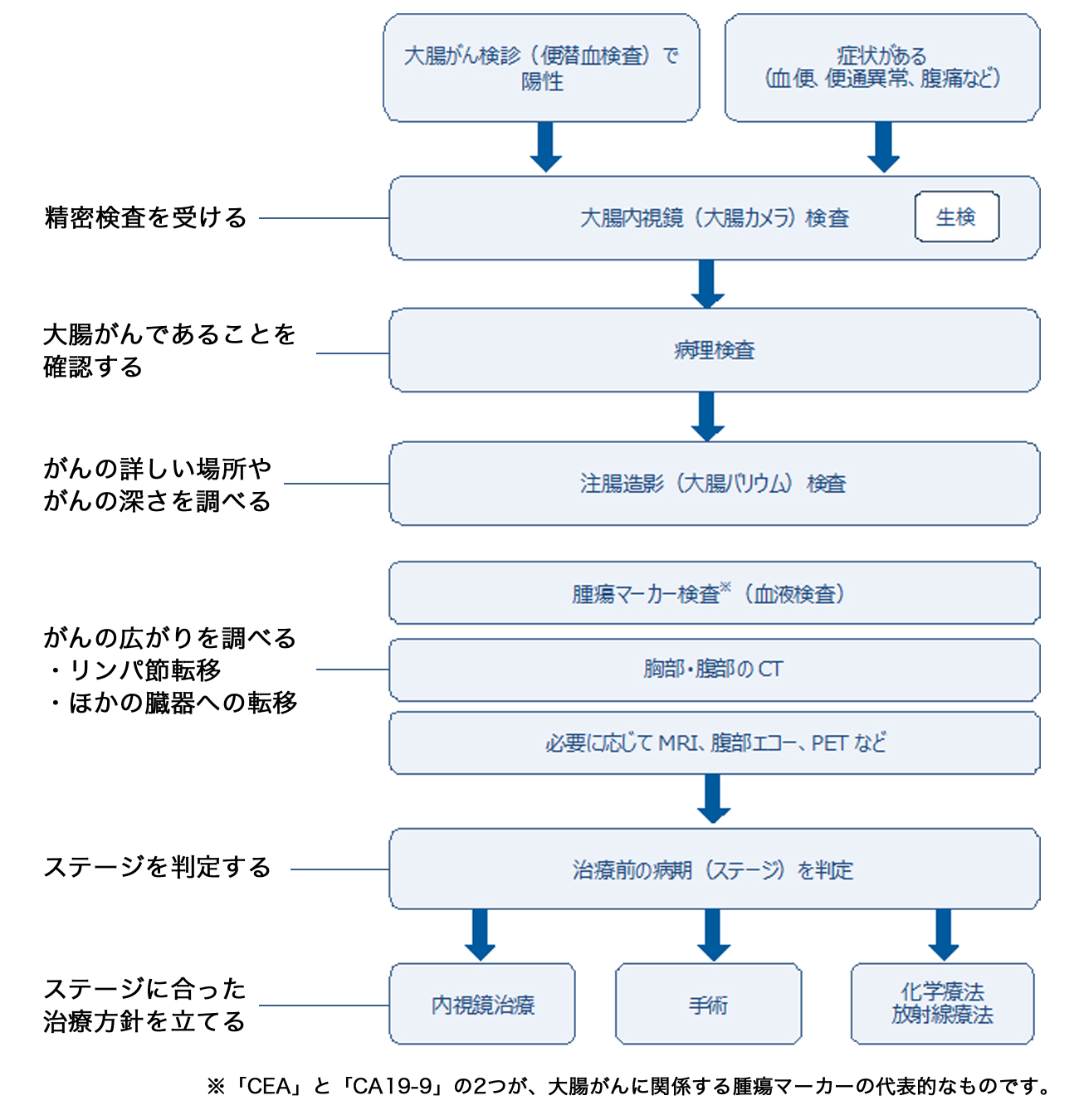
2. 大腸がんの診断方法
大腸がんは、早期であればほぼ100%近く治ります。早期の大腸がんは、一般的には自覚症状がないので、無症状の時期に発見することが重要です。
大腸がんの精密検査が必要な人を拾いあげる負担の少ない最も有効な検査法が便の免疫学的潜血反応です。食事制限なく簡単に受けられる検査です。40歳を過ぎたらこの検診を受けることをお勧めします。
腫瘍マーカー(CEA、CA19-9)の異常値をきっかけに診断されることもあります。
以下に大腸がんの診断に関係する検査について簡単に説明します。
大腸内視鏡検査
肛門から直径約1cmの内視鏡を挿入して、直腸から盲腸までの大腸を調べます。
検査前に腸管洗浄液を1~2リットル飲んで大腸内をきれいに(前処置)してから検査を行います。
通常、検査は15~30分程度で終わり、多くの場合大きな苦痛はありません。
おなかの手術後などで腸が癒着している方や、腸の長い方は多少の苦痛があります。眠り薬(鎮静薬)や痛み止め(鎮痛薬)を使用することがあります。
内視鏡を肛門から一番奥の盲腸まで挿入します。盲腸から内視鏡を抜いてくるときに大腸の中を見落としがないように念入りに観察します。ポリープ等の病変を見つけた場合、ポリープをしっかりと観察(青い色素の使用や拡大観察)し、腫瘍・非腫瘍(内視鏡切除の適応である腫瘍性ポリープと切除する必要のないその他のポリープ)を区別し、内視鏡的治療で根治可能な早期がんと手術が必要な病変との区別も行います。悪性か良性かどうかを調べるために病変の一部を採取して顕微鏡で調べます(生検)。必要があれば内視鏡的に切除(内視鏡的ポリペクトミーや内視鏡的粘膜切除術)します。
注腸造影検査(最近は術前検査として行わないこともあります)
食事制限の後、前処置を行います。肛門からバリウムと空気を注入し、X線写真をとります。がんの正確な位置や大きさ、腸の狭さの程度などがわかります。
CT・MRI・超音波検査・PETなどの画像診断
治療前には、大腸がんそのものの(原発巣)の進み具合(壁深達度)と肝臓、肺、リンパ節、腹膜への転移を調べて病期(ステージ)分類し治療方針を立てます。
手術後、放射線治療や抗がん剤治療を行っている間や治療後には、肝臓、肺、リンパ節、腹膜、局所に新たな転移がないかを調べます。
注目されている検査はPET検査です。万能な検査ではありませんが、CT、MRI、超音波検査などでは分かりにくい転移・再発部位がPET検査では発見できる場合があります。
腫瘍マーカー
血液検査でがんを調べる方法です。
大腸がんでは、CEAとCA19-9と呼ばれるマーカーが一般的です。
これらのマーカーの上昇はがんの進行に必ずしも一致しないこともあります。
そのようなことから腫瘍マーカーのみで診断することはなく、画像検査と組み合わせて転移・再発の指標、治療効果の判定材料として用いられます。定期的に検査を行って数値の変化をみることが大切です。
大腸がんの検査と治療方針決定までの流れ
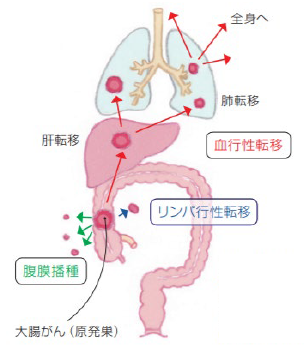
3. 大腸がんの転移
がんが大腸の壁に深く食い込んでいくにつれて、大腸の壁の中にあるリンパ管や血管にがん細胞が入り込み、がんが発生した場所(原発巣)以外の場所に“飛び火”することを「転移」と言います。大腸がんでは肝臓や肺、リンパ節への転移が多くみられ、骨や脳など全身に転移することもあります。転移の仕方には、大きく分けて以下の3種類があります。
リンパ行性転移
がん細胞がリンパ管に入り込み、リンパ液の流れに乗ってほかの臓器に転移すること。
血行性転移
がん細胞が血液の流れに乗ってほかの臓器に転移すること。
腹膜播種(ふくまくはしゅ)
がん細胞が大腸の壁を突き破り、お腹の中(腹腔内)に種をまくように散らばってほかの臓器に転移すること。
大腸がんの転移
NPO法人キャンサーネットジャパン制作冊子「もっと知ってほしい大腸がんのこと」より引用
4. 大腸がんのステージ
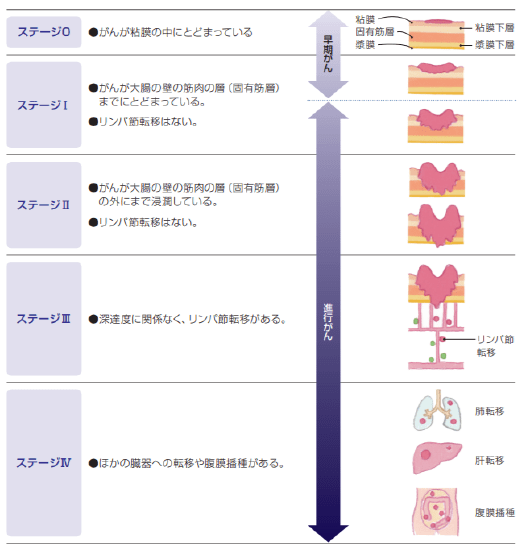
大腸がんのステージ
大腸がんの進み具合(広がり)を「ステージ」と呼びます。ステージは、以下の①~③の3つを総合して、ステージ0、Ⅰ、Ⅱ、Ⅲ、Ⅳに分類されます。ステージの数字が大きくなるほど、がんが進行している状態を表します。
①がんが大腸の壁に食い込んでいる程度 (深達度)
②リンパ節への転移の程度 (リンパ節転移度)
③肝臓や肺、腹膜など、ほかの臓器への転移の有無(遠隔転移)
大腸がんの病期(ステージ)分類
NPO法人キャンサーネットジャパン制作冊子「もっと知ってほしい大腸がんのこと」より引用
ステージ別治療方針
多くの臨床試験の結果をもとに専門家が集まって検討を行い、専門家の間で最善であると合意の得られている治療法のことを「標準治療」といいます。大腸がんの治療では、ステージに応じて標準治療が設定されています。
ステージ0の大腸がん
ステージ0の大腸がんでは、がんは粘膜の中にとどまっているので、内視鏡によって大腸がんを切り取る治療をします。取り残しがなければ、ステージ0の大腸がんは内視鏡治療のみで完治します。
ステージIの大腸がん
ステージIの大腸がんの中で、大腸の壁への浸潤が軽いものに対しては、ステージ0と同様に、内視鏡でがんを切り取る治療をします。浸潤が深いものでは、内視鏡治療ではがんを取り残してしまう可能性やリンパ節転移を起こしている可能性があるため、手術によってがんの部分を含む腸管と、転移の可能性のある範囲のリンパ節を切除します。
ステージII、ステージIIIの大腸がん
ステージII、ステージIIIの大腸がんでは、手術によって、がんの部分を含む腸管と、転移の可能性のある範囲のリンパ節を切除します。切除したリンパ節にがんの転移があった場合には、再発予防のための抗がん剤治療(術後補助化学療法)が勧められます。
ステージIVの大腸がん
ステージIVの大腸がんの場合は、がんの部分を取り除いただけでは、他の臓器に転移したがんがまだ残っている状態なので、すべてのがんが取りきれたことにはなりません。一般に大腸がんでは、肝臓や肺に転移したがんも、手術で切除することが可能であれば、積極的に手術を行います。何回かに分けて手術を行うこともしばしばあります。ただし、転移のある場所や数、その時点での体の状態などに応じて、手術以外の治療法(化学療法や放射線療法)が勧められる場合もあります。
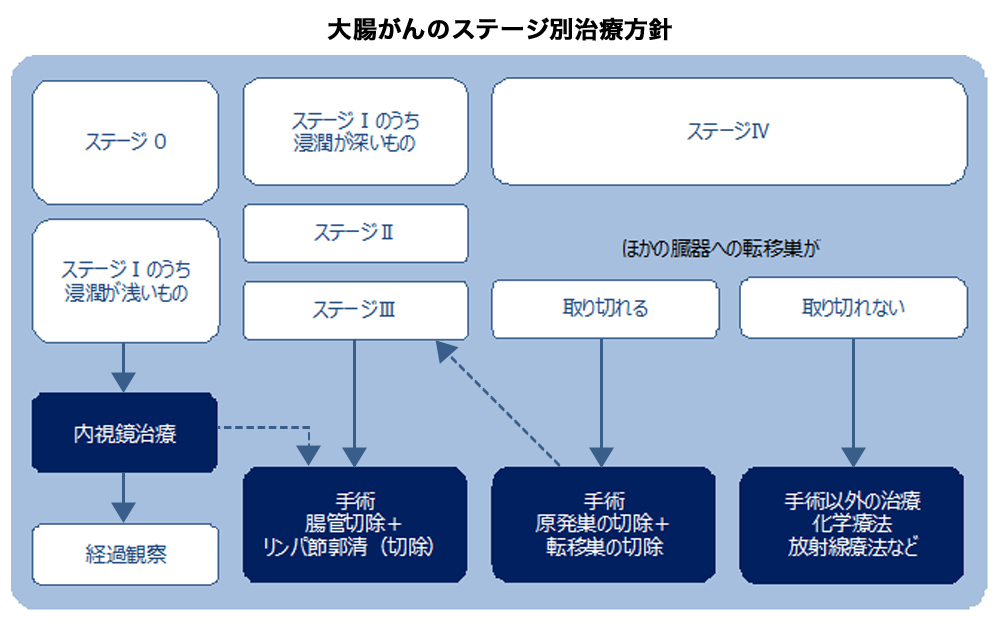
2019年版大腸癌治療ガイドライン一部改編

 印刷用のページを表示
印刷用のページを表示
