「徹底的な低侵襲治療」を目指して
特色・方針
関西ろうさい病院 脳神経外科・脳神経血管内治療科は、
- 24時間365日、脳神経外科専門医が常駐。
- 24時間365日、脳血管内治療専門医5名(指導医2名)、脳神経外科専門医6名(指導医4名)、脳卒中の外科学会技術認定医2名(指導医1名)が出動態勢。
- 24時間365日、脳血管内治療と開頭手術の2チームが同時並行可能。
現在10名の脳神経外科スタッフが、「徹底的な低侵襲治療」を目指しています。
当科は1957年より67年間の歴史を有し、日本脳神経外科学会、さらに日本脳神経血管内治療学会、日本脳卒中学会の訓練施設としての役割を担っています。また大阪大学医学部の脳神経外科臨床実習病院に指定されており、標準的で高度、安全確実な治療を優先しています。

豊田 真吾脳神経外科部長編集の「二刀流術者のための脳血管障害手術テキスト 直達手術・血管内治療のスタンダードを習得」(脳神経外科速報2023年増刊 メディカ出版)が2023年10月1日に発刊されました。
「二刀流術者のための脳血管障害手術テキスト 直達手術・血管内治療のスタンダードを習得」
豊田 真吾 脳神経外科部長が、2023年1月10日発刊の「最新治療データで探す名医のいる病院2023」『脳・心臓・5大がん・血液がん・放射線の名医709人』(医療新聞社)において、「脳疾患の名医」に選出されました。
The Best Doctors in Japan 2022-2025
1. 脳血管障害
脳血管外科二刀流®
脳血管内治療(カテーテル治療:フローダイバーター、ステント、コイル)を第一選択とし、高い評価をいただいている直達手術(キーホール(鍵穴)手術)も駆使した「脳血管外科二刀流®」(登録商標)(図1)で臨んでいます。

図1 脳血管外科二刀流®
稼働中の脳卒中センターは、スタッフ総勢16名(脳神経血管内治療学会専門医5名(指導医2名)、脳卒中の外科学会技術認定医2名(指導医1名)、脳卒中学会専門医6名(指導医3名))を擁し、1秒でも早く急性期脳卒中に対応することが可能です。
また、近隣の御施設から多くの未破裂脳動脈瘤や慢性期脳虚血疾患の患者様のご紹介をいただき、脳血管内治療(カテーテル治療)(図2)に加えて、完全無剃毛キーホール(鍵穴)手術によるクリッピング術(図3)、頚動脈内膜剥離術(図4)、バイパス術(図5)でも良好な成績を保っています。
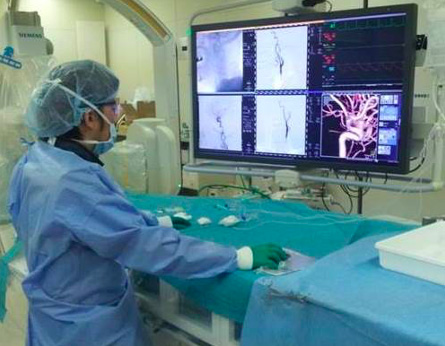
図2 カテーテル治療
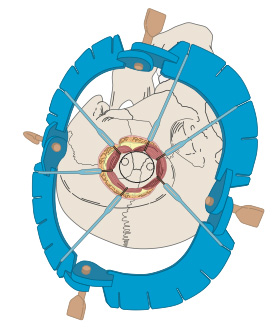
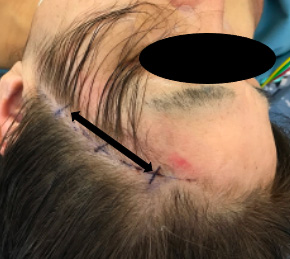
図3 完全無剃毛キーホール(鍵穴)手術によるクリッピング術
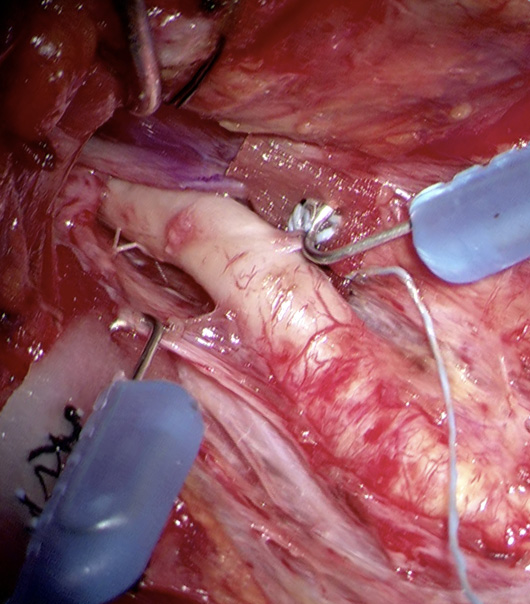
図4 頚動脈内膜剥離術
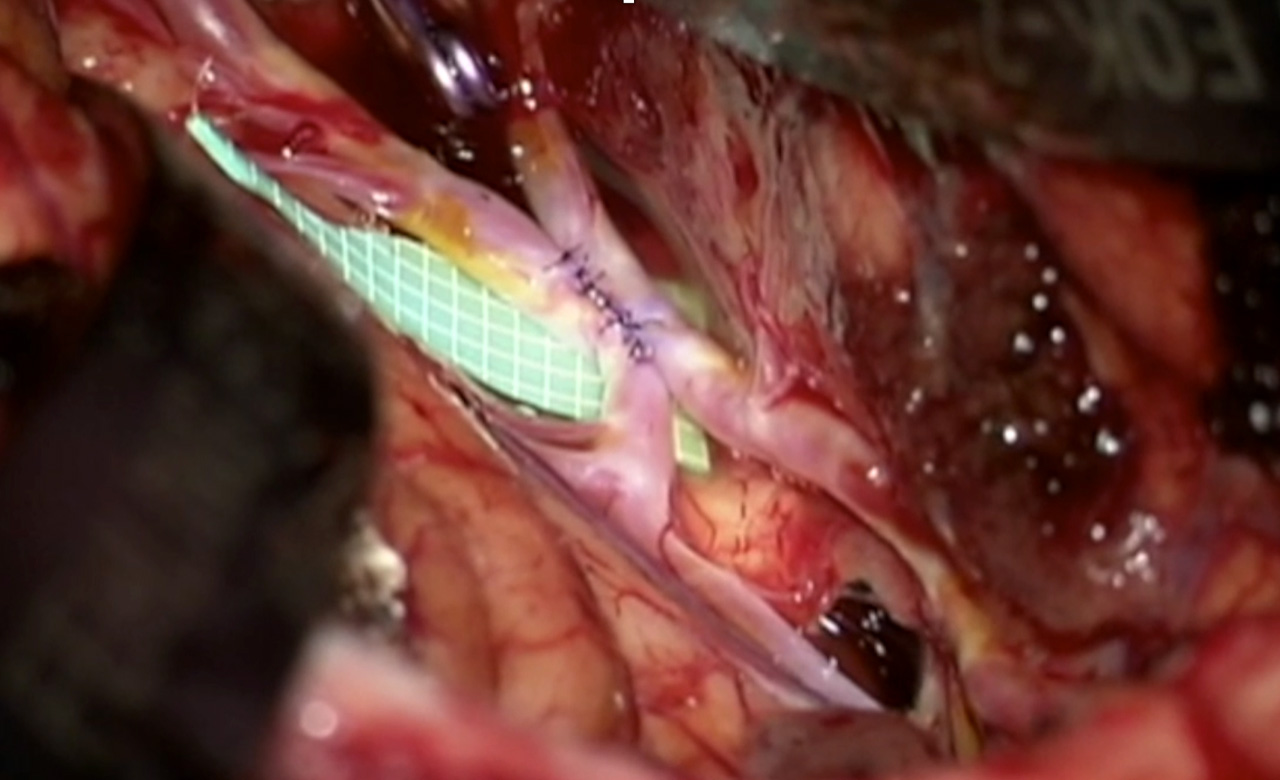
図5 バイパス術
急性期脳梗塞に対する機械的血栓回収療法
2005年におけるt-PA(組織プラスミノーゲン・アクチベータ)静注療法の保険承認は、長く閉ざされていた我が国の急性期脳梗塞治療の扉を開く革命的な出来事でした。ところが、このt-PA静注療法は、「夢の治療法」ではないことも事実です。例えば、t-PA静注療法を受けたとしても、治療後に発症前の生活レベルまで回復できる患者さんは30%程度であり、残りの70%程度には何らかの後遺症が残るといわれています。また、太い動脈(主幹動脈)に詰まった血栓を溶かす率が低いことも報告されており、t-PA静注療法が効かない(無効)患者さんへの対応は重要な問題です。また、この治療の適応基準が、「発症4時間半」まで拡大されたとはいえ、まだまだこの治療を受けることができない(適応外)患者さんが多いのも現実です。
2014年7月に満を持して我が国で保険認可されたのが、「ステントレトリバーシステム」です。このデバイスはステント型(筒型)の血栓回収装置で、ステントの網で効率よく血栓を圧しつけ絡めて取り除くものです(図6)。また、血栓を吸引するカテーテルも使用可能となりました(図7)。

図6 ステントレトリバーシステム
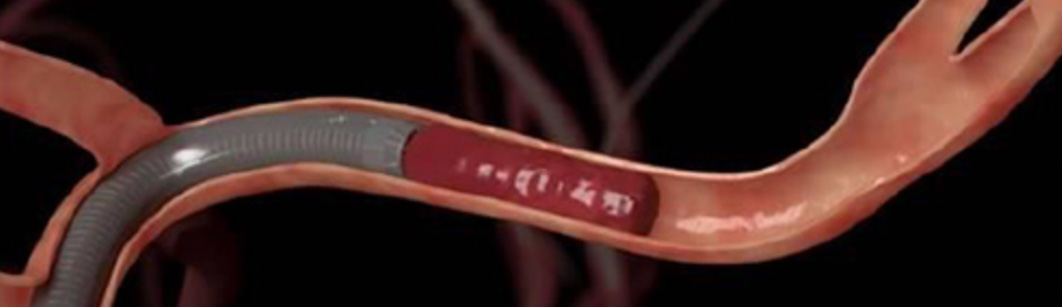
図7 吸引カテーテル
当院は、我が国で使用可能な全ての血栓回収療法に対するカテーテル治療デバイスの使用認可を受けており、これらのデバイスを駆使した取り組みを行っており、急性期血栓回収療法の治療成績は、再開通率93.8%を誇っております。
脳動脈瘤に対するカテーテル治療の進歩
脳動脈瘤に対するカテーテル治療は、細いカテーテルを用いて、血管の内部から脳動脈瘤を治す新しい治療法です。今までの開頭外科手術では治療が難しかった動脈瘤が、この「切らずに治す」新しい治療法によって治療できるようになってきました。
さて、脳動脈瘤に対してカテーテル治療がうまくできるかどうかを決める一つの因子は、動脈瘤の形や大きさ、とくに頚部の広さです。頚部の狭い動脈瘤に対しては、カテーテルを用いたコイル塞栓術が比較的容易に行えるのに対して、頚部の広い動脈瘤には、コイルが動脈瘤からはみ出してしまって留置が困難であるため、かつてはコイル塞栓術には不向きであるとされていました。しかしながら、コイル塞栓用ステントというメッシュ状の金属の筒を用いて、そのメッシュ越しにコイル塞栓術を行う(ステントアシストテクニック:(図8))により、頚部の広い動脈瘤の治療も可能となりました。
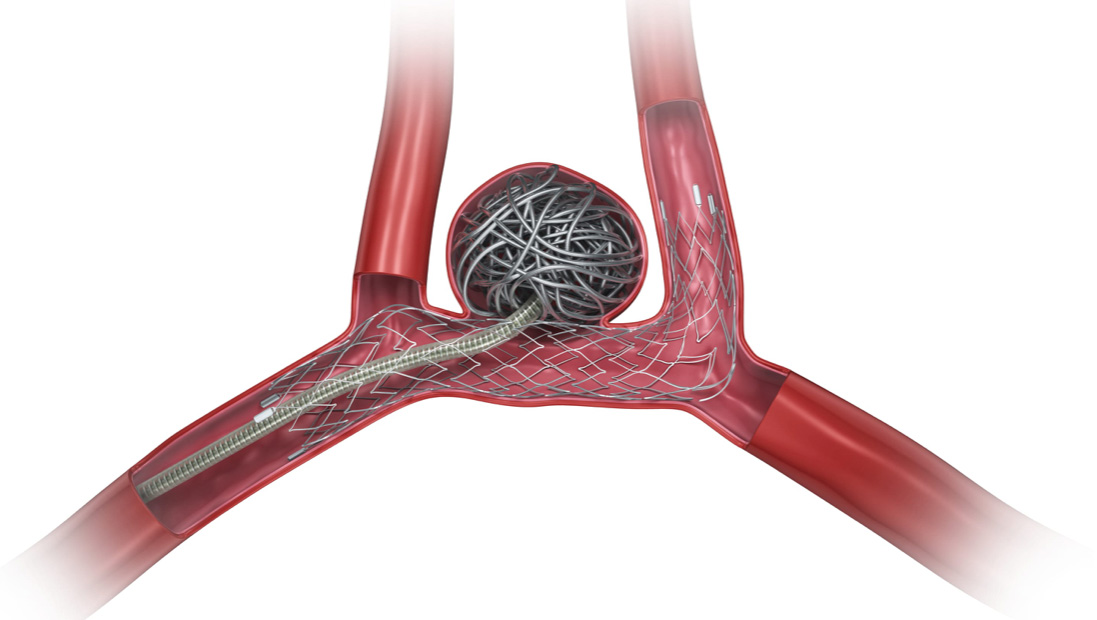
図8 ステントアシストテクニック
また、当施設では2019年より、フローダイバーターによる脳動脈瘤治療を行っています(図9)。この治療は、フローダイバーターを留置するだけで脳動脈瘤を閉塞することができるという画期的なものであり、当施設でも良好な治療成績を上げています。
図9 フローダイバーターによる脳動脈瘤治療 日本メドトロニック(株)動画掲載認可
また、世界に先駆けて、透視パルスレートを下げることで、治療時の被爆線量を大幅に減少する手法を確立し(図10)、安全性を担保しながら患者様への負担の少ない脳血管内治療を実現しています。
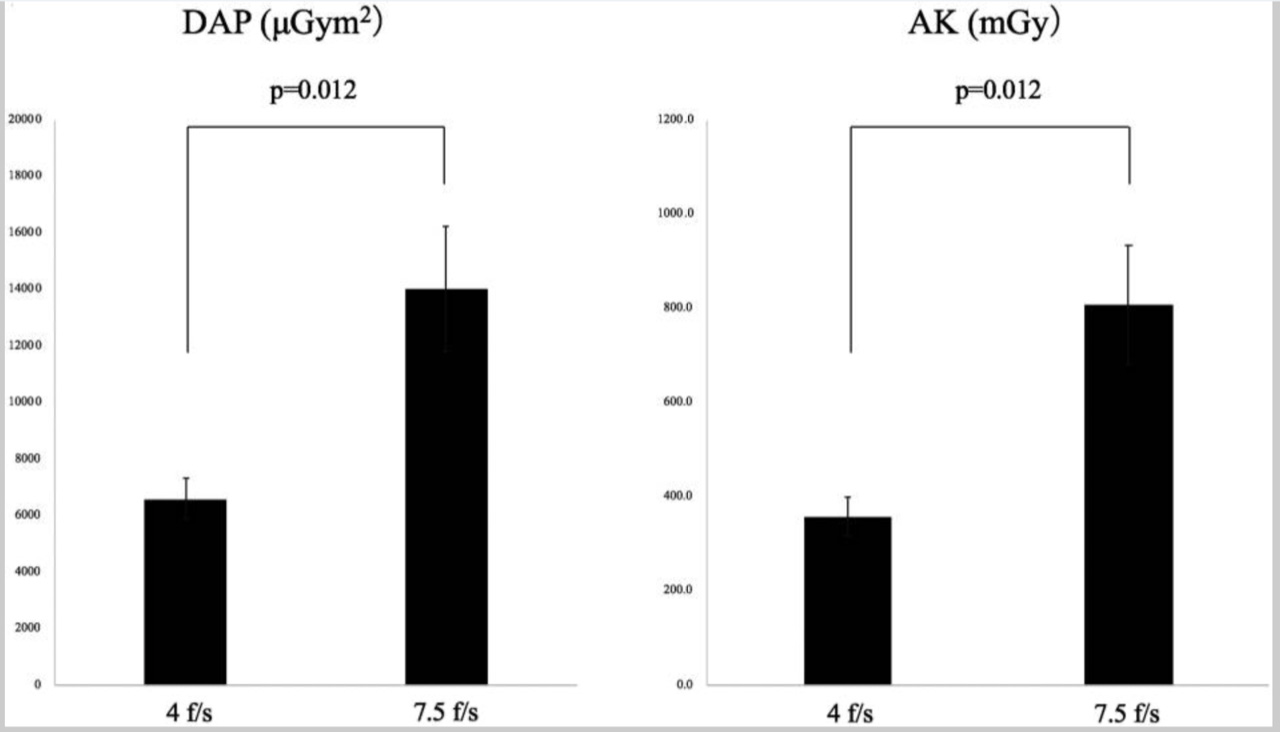
図10 治療時の被爆線量を大幅低減
当院は、我が国で使用可能な全ての脳動脈瘤に対するカテーテル治療デバイスの使用認可を受けており、これらを駆使した脳動脈瘤治療への取り組みを行っています。
脳動脈瘤カテーテル治療についてもっと詳しく知りたい方は、ぜひ脳神経外科外来にご相談ください。
脳動静脈奇形(AVM)・硬膜動静脈瘻
ガンマナイフ、カテーテル治療(ONYXなど)、外科的摘出術の「三刀流」で治療を行い、早期社会復帰を目指しています。
2. 脳腫瘍 : ガンマナイフ・低侵襲的摘出術の二刀流
ガンマナイフ
低侵襲的摘出術
髄膜腫や神経鞘腫の治療完成度は高く、「後遺症を出さずに治癒する」手術を心がけています。また、完全無剃毛・小開頭手術(図3)により、整容面にも十分配慮を行っています。悪性脳腫瘍(原発性、転移性)患者様の useful life をより長く保つことを心掛け、放射線治療専門医と密に連携し、効率的な治療を行っています。非手術的治療として、最新のガンマナイフとIMRT 照射両者を活用した治療も稼働し、より高度な集学的治療を提供します。転移性脳腫瘍のガンマナイフ治療に関しては、中枢神経死は 1% 以下に抑えられており、癌患者さんの治療の大いなる福音となっています。また、2017年からは、原発性悪性脳腫瘍に対してレザフィリンを用いた光線力学療法を開始しました。さらに2018年より脳腫瘍外科を中心に外視鏡システムを導入し、その適応やメリットについて、世界に先駆けて以下の論文を報告いたしております。
外視鏡システム
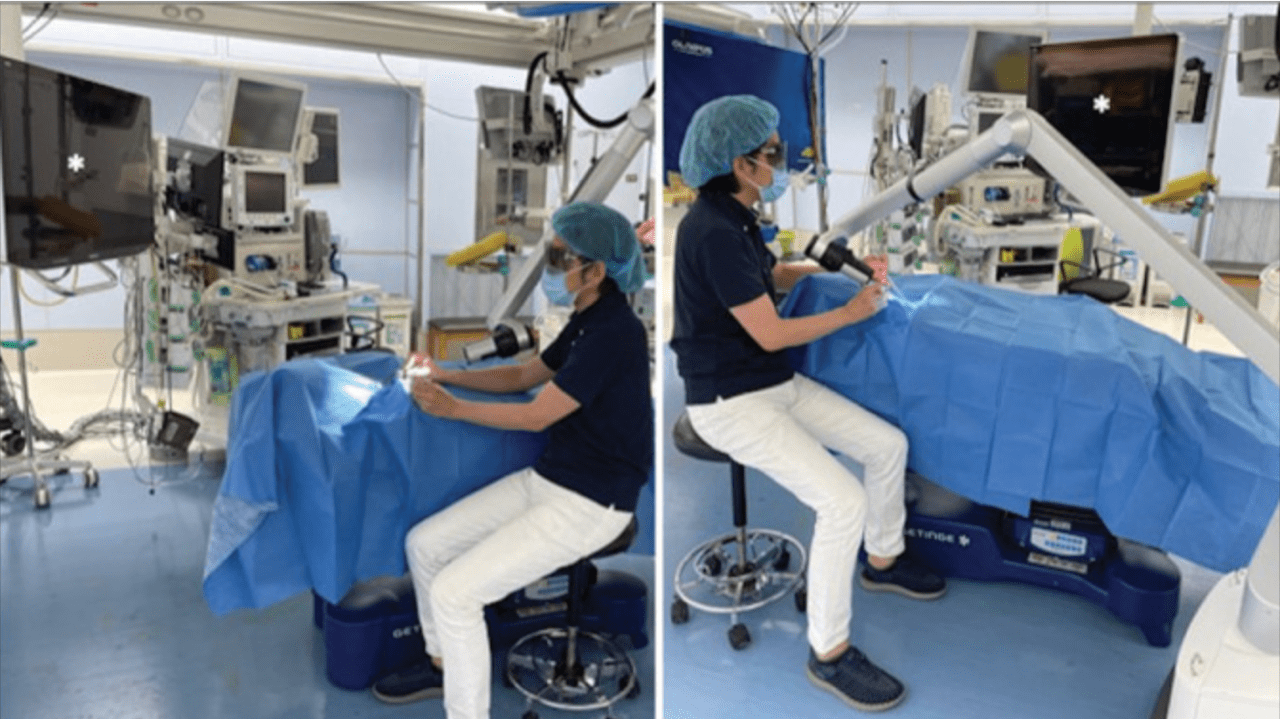
外視鏡の活用法
外視鏡使用についての論文
A Keyhole Approach for Intracranial Hematoma Removal Using ORBEYE.
Murakami T, Toyota S, et al. World Neurosurg. 2024
Usefulness of surgical titanium microclips for mucosal repair in the frontal sinus using ORBEYE: A Technical Note
Takahara M, Murakami T, et al. Neurol Med Chir (Tokyo). 2024
Merits in Spinal Surgery using ORBEYE
Toyota S, Nakagawa K, et al. Spinal Surgery. 2022
Midline suboccipital approach to a vertebral artery-posterior inferior cerebellar artery aneurysm from the rostral end of the patient using ORBEYE.
Murakami T, Toyota S, et al. Surg Neurol Int. 2022
Exoscopic carotid endarterectomy using movable 4K 3D monitor: Technical note.
Toyota S, Murakami T, et al. Surg Neurol Int. 2021
Four Hands Surgery for Intracerebral Hemorrhage using ORBEYE: Educational Values and Ergonomic Advantages – A Technical Note.
Murakami T, Toyota S, et al. Asian J Neurosurg. 2021
Retrosigmoid Approach in the Supine Position Using ORBEYE: A Consecutive Series of 14 Cases.
Shimizu T, Toyota S, et al. Neurol Med Chir (Tokyo). 2021
Microsurgery “Under the Eaves” Using ORBEYE: A Case of Dural Arteriovenous Fistula of the Anterior Cranial Fossa.
Iwata T, Toyota S, et al. World Neurosurg. 2020
神経内視鏡手術
当科では、1990年代より全国に先駆けて神経内視鏡を導入し、神経内視鏡学会技術認定医による低侵襲で安全確実な内視鏡手術を行っています。
脳内血腫に対しては、内視鏡的血腫除去術を第一選択とし、水頭症に対しては、日本有数の症例数(累積1000例以上)を誇る LPシャント術に加えて、内視鏡による第三脳室底開窓術を行っています。
脊椎・脊髄疾患
脊髄外科認定医・指導医が患者さんの状態に合わせて、薬物治療、各種ブロック注射、内視鏡を用いた低侵襲手術から各種除圧・固定術を含む様々な手術加療の中から、最も適切と思われる方法を提案致します。また、多方面より数多くご紹介を頂いている脊髄腫瘍やキアリ奇形についても、脊椎支持要素を可能な限り温存した低侵襲手術を心がけています。
この度、神経症状により焦点をおいた専門外来「しびれ・痛み外来」を開設致しました。この専門外来について詳しく知りたい方は、一度脳神経外科外来にご相談ください。
上肢/下肢の痙縮(けいしゅく)、片側顔面けいれん
痙縮とは、脳血管障害、脊髄損傷、頭部外傷など、脳脊髄の中枢神経障害によって、筋肉が緊張して動かしにくくなったり、勝手に動いてしまったりする運動障害の一種です。痙縮により筋緊張が増加すると、さまざまな四肢の姿勢異常をきたし、問題が生じます。上肢の痙縮では、肩、腕、手首、手指が異常な角度で屈折して、姿勢が変化したりします。下肢の痙縮では、下肢が突っぱって動かしにくくなったり、ふくらはぎの筋肉からアキレス腱の筋肉に痙縮が生じてつま先立ちのような足の形になったりします。
当科では、痙縮の治療として、内服薬、ボツリヌス注射、神経ブロック療法などを行っています。痙縮の程度や範囲、患者さんの希望などを考慮し、治療法を組み合わせて治療を行います。
片側顔面けいれんは、脳幹から分岐した直後の顔面神経の近くを走行する血管等によって圧迫されるために起こると考えられており、顔面筋が発作性、反復性かつ不随意に攣縮する病態です。通常、下眼瞼または上眼瞼に始まり、進行すると口輪筋などにも攣縮が出現するようになります。
片側顔面けいれんの治療については、内服薬、ボツリヌス注射、手術などを行っています。
三叉神経痛・難治性頭痛(片頭痛を含む)
頭痛学会専門医・指導医が、最新の薬物療法、ガンマナイフ治療、手術(Keyhole手術による微小血管神経減圧術)を含め、最も低侵襲な解決法を提案いたします。 片頭痛に関しては、脳神経内科のご協力の元、2021年より頭痛外来を開設し、最新の予防治療・急性期鎮痛治療を提供するとともに、先進的治療を全国的に啓蒙しています。
脳動脈瘤コイル塞栓用ステントについてもっと詳しく知りたい方は、ぜひ脳神経外科外来にご相談ください。
3. 臨床研究のテーマ
[脳血管障害]
- 急性期脳虚血に対する血管内治療による血行再建
- 脳内出血に対する内視鏡治療
- 慢性期脳虚血に対する外科的治療
- 巨大脳動脈瘤に対するフローダイバーター治療
[脳腫瘍]
- 外科的治療と放射線治療の併用治療
- 最新の悪性脳腫瘍に対する遺伝子分類に基づく集学的治療
- 良性脳腫瘍に対する早期社会復帰を目指した低侵襲治療
4. 当科の姿勢・医師教育
阪神医療圏において、24時間365日、急性期治療を提供できる潤沢なスタッフ数を擁する脳神経外科施設は数少なく、各医療機関と連携しながら地域医療に貢献してまいります。
在籍レジデントには1本以上の筆頭著者英文論文を書いていただくポリシーを貫いており、2017年〜2024年までのレジデント筆頭著者の英文論文は合計17本に達しました。中堅医師に対しても「脳血管外科二刀流®」術者教育を徹底し、将来の施設リーダーを担える胆力のある指導医を育成しています。
5. 診療実績
脳神経外科診療実績 2023年1月~12月
| 年間の入院症例数 | 997例 |
|---|---|
| 年間の手術件数 (手術室内全科手術件数 ) |
686件 (8,615件) |
| 救急車搬送数 | 442台/年 |
| 全科救急車搬送数 | 5,700台/年 |
脳神経外科活動状況報告 2023年1月~12月
| 手術分類 | 件数 | (内訳) | (症例数) |
|---|---|---|---|
| 1.脳腫瘍 | 50 | 摘出術 | 41 |
| 生検術(開頭術) | 2 | ||
| 生検術(定位手術) | 2 | ||
| 経蝶形骨洞手術 | 2 | ||
| 広範囲頭蓋底腫瘍切除・再建術 | 0 | ||
| その他 | 3 | ||
| 2.脳血管障害 | 118 | 破裂動脈瘤 | 5 |
| 未破裂動脈瘤 | 24 | ||
| 脳動静脈奇形 | 0 | ||
| 頸動脈内膜剥離術 | 19 | ||
| バイパス手術 | 13 | ||
| 高血圧性脳内出血(開頭血種除去術) | 36 | ||
| 高血圧性脳内出血(定位手術) | 0 | ||
| その他 | 21 | ||
| 3.外傷 | 68 | 急性硬膜外血腫 | 1 |
| 急性硬膜下血腫 | 8 | ||
| 減圧開頭術 | 4 | ||
| 慢性硬膜下血腫 | 50 | ||
| その他 | 5 | ||
| 4.奇形 | 0 | 頭蓋・脳 | 0 |
| 脊髄・脊椎 | 0 | ||
| その他 | 0 | ||
| 5.水頭症 | 77 | 脳室シャント術 | 43 |
| 内視鏡手術 | 5 | ||
| その他 | 29 | ||
| 6.脊椎・脊髄 | 16 | 腫瘍 | 3 |
| 動静脈奇形 | 0 | ||
| 変形疾患(変形性脊椎症) | 8 | ||
| 変形疾患(椎間板ヘルニア) | 4 | ||
| 変形疾患(後縦靱帯骨化症) | 0 | ||
| 脊髄空洞症 | 0 | ||
| その他 | 1 | ||
| 7.機能的手術 | 8 | てんかん | 0 |
| 不随意運動・頑痛症(刺激術) | 0 | ||
| 不随意運動・頑痛症(破壊術) | 0 | ||
| 脳神経減圧術 | 8 | ||
| その他 | 0 | ||
| 8.血管内手術 | 166 | 動脈瘤塞栓術(破裂動脈瘤) | 21 |
| 動脈瘤塞栓術(未破裂動脈瘤) | 35 | ||
| 動静脈奇形(脳) | 1 | ||
| 動静脈奇形(脊髄) | 0 | ||
| 閉塞性脳血管障害の総数 | 70 | ||
| (上記のうちステント使用例) | (24) | ||
| その他 | 39 | ||
| 9.脳定位的放射線治療 | 172 | 腫瘍 | 167 |
| 脳動静脈奇形 | 3 | ||
| 機能的疾患 | 2 | ||
| その他 | 0 | ||
| 10.その他 | 11 | 上記の分類すべてに当てはまらない | 11 |
● 脳神経外科学術業績![]() (PDFファイル)
(PDFファイル)
6. 脳神経外科スタッフ

豊田 真吾(とよた しんご)

| 役職 | 院長補佐 部長 |
|---|---|
| 専門分野 | 脳血管障害、脳腫瘍外科 |
| 資格等 | 大阪大学医学部脳神経外科臨床教授 日本脳神経外科学会脳神経外科専門医・指導医・代議員 日本脳神経血管内治療学会専門医・指導医・代議員 日本脳卒中学会脳卒中専門医・指導医・代議員 日本頭痛学会頭痛専門医・指導医 日本神経内視鏡学会神経内視鏡技術認定医 日本脳卒中の外科学会技術認定医・指導医 日本脊椎脊髄病学会/日本脊髄外科学会脊椎脊髄外科専門医 日本脊髄外科学会認定医 日本脳循環代謝学会評議員 医学博士(平成17年 大阪大学) 緩和ケア研修会修了 |
小林 真紀(こばやし まき)

| 役職 | 副部長 |
|---|---|
| 専門分野 | ガンマナイフ、脳神経外科 |
| 資格等 | 日本専門医機構認定脳神経外科専門医 日本脳神経外科学会脳神経外科指導医 緩和ケア研修会修了 |
髙野 浩司(たかの こうじ)

| 役職 | 副部長 |
|---|---|
| 専門分野 | 脳腫瘍・脳血管内治療・脳卒中 |
| 資格等 | 日本専門医機構認定脳神経外科専門医 日本脳卒中学会脳卒中専門医 日本脳神経血管内治療学会専門医 日本がん治療認定医機構がん治療認定医 医学博士(平成28年 大阪大学) 緩和ケア研修会修了 |
村上 知義(むらかみ ともあき)

| 役職 | 副部長 |
|---|---|
| 専門分野 | 脳卒中の外科、脳血管内治療 |
| 資格等 | 日本専門医機構認定脳神経外科専門医 日本脳神経外科学会脳神経外科指導医 日本脳卒中学会脳卒中専門医・指導医 日本脳神経血管内治療学会専門医・指導医 日本脳卒中の外科学会技術認定医 日本神経内視鏡学会神経内視鏡技術認定医 日本がん治療認定医機構がん治療認定医 医学博士(平成30年 大阪大学) 緩和ケア研修会修了 |
福永 貴典(ふくなが たかのり)

| 役職 | 副部長 |
|---|---|
| 専門分野 | 脊椎脊髄外科・脳血管内治療・脳神経外科 |
| 資格等 | 日本専門医機構認定脳神経外科専門医 日本脳神経外科学会脳神経外科指導医 日本脊髄外科学会技術認定医・指導医・代議員 日本専門医機構認定脊椎脊髄外科専門医 日本脳神経血管内治療学会専門医 日本脳卒中学会脳卒中専門医 日本神経内視鏡学会神経内視鏡技術認定医 ECFMG certificate(アメリカ医師免許) 医学博士(平成31年 大阪大学) 緩和ケア研修会修了 |
山田 修平(やまだ しゅうへい)

| 役職 | 医員 |
|---|---|
| 専門分野 | 脳血管内治療、脳神経外科 |
| 資格等 | 日本専門医機構認定脳神経外科専門医 日本脳神経血管内治療学会脳血管内治療専門医 日本脳卒中学会脳卒中専門医 日本神経内視鏡学会神経内視鏡技術認定医 大阪大学医学部脳神経外科招聘教員 医学博士(令和5年 大阪大学) 緩和ケア研修会修了 |
| レジデント |
| 中島 滉一(なかしま こういち)緩和ケア研修会修了 |
| 西村 夏彦(にしむら なつひこ)緩和ケア研修会修了 |
| 福島 秀文(ふくしま ひでふみ)緩和ケア研修会修了 |
| 牟田 諭一郎(むた ゆいちろう)緩和ケア研修会修了 |
| 名誉院長 |
| 奥 謙(おく ゆずる) |
| 早川 徹(はやかわ とおる) |

 印刷用のページを表示
印刷用のページを表示
